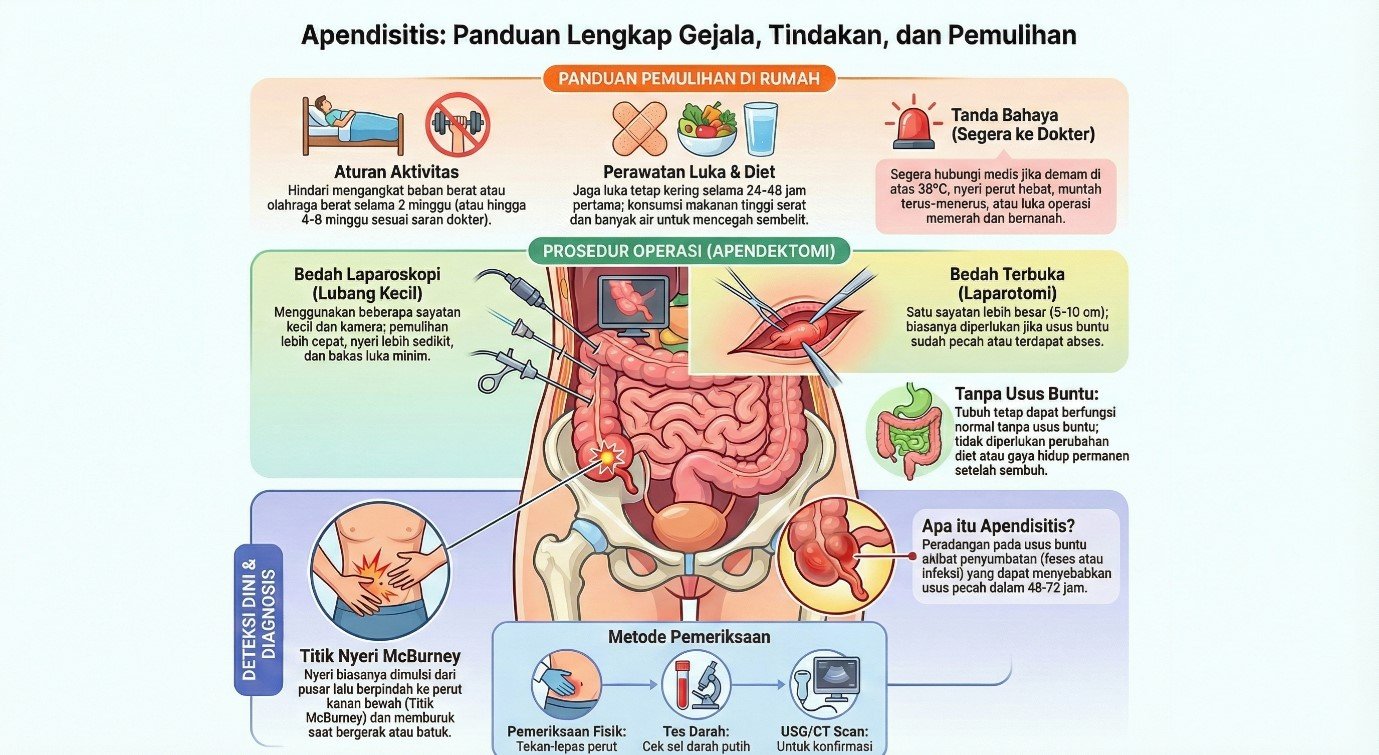
Apakah Anda pernah merasakan nyeri perut yang tiba-tiba muncul di sekitar pusar lalu berpindah ke perut bagian kanan bawah? Hati-hati, itu bisa jadi merupakan tanda awal dari penyakit usus buntu atau dalam istilah medis disebut apendisitis.
Apendisitis adalah kondisi darurat medis di mana usus buntu—sebuah kantong kecil berbentuk jari yang menempel pada usus besar di perut kanan bawah—mengalami peradangan dan pembengkakan. Karena ini adalah kondisi yang membutuhkan penanganan segera, penting bagi kita untuk mengenali penyebab, gejala, serta langkah medis yang tepat untuk mengatasinya.
Apa Penyebab Radang Usus Buntu?
Peradangan ini pada dasarnya terjadi ketika saluran di dalam usus buntu mengalami penyumbatan. Beberapa hal yang sering menjadi biang keladi penyumbatan ini antara lain:
• Feses yang mengeras (Fecalith): Ini adalah penyebab paling umum pada orang dewasa, di mana sisa kotoran yang keras terjebak dan menyumbat saluran usus buntu.
• Pembengkakan kelenjar getah bening: Sering terjadi pada anak-anak dan remaja, di mana jaringan di dinding usus buntu membengkak akibat respons tubuh terhadap infeksi virus atau bakteri di saluran pencernaan.
• Penyebab lain: Masuknya benda asing, parasit, atau pada kasus yang jarang terjadi, adanya tumor.
Akibat sumbatan tersebut, bakteri yang secara alami ada di usus akan berkembang biak dengan cepat. Hal ini memicu pembengkakan, penumpukan nanah, dan gangguan aliran darah ke usus buntu. Jika dibiarkan tanpa penanganan, usus buntu bisa pecah dan menyebarkan infeksi berbahaya ke seluruh rongga perut (peritonitis).
Gejala yang Pantang Diabaikan
Gejala usus buntu bisa bervariasi pada setiap orang, namun ada pola klasik yang perlu Anda waspadai:
• Nyeri perut yang berpindah: Nyeri biasanya diawali dengan rasa tidak nyaman yang tumpul di sekitar pusar, lalu dalam 12-24 jam berpindah dan menetap menjadi nyeri tajam di perut kanan bawah.
• Nyeri terasa semakin parah saat Anda bergerak, berjalan, batuk, bersin, atau menarik napas dalam.
• Kehilangan nafsu makan, yang sering kali diikuti dengan rasa mual dan muntah.
• Demam ringan hingga sedang yang bisa meningkat jika peradangan semakin parah.
• Perut terasa kembung, sembelit, diare, atau kesulitan untuk buang gas.
Bagaimana Dokter Melakukan Pemeriksaan?
Jika Anda datang ke rumah sakit dengan keluhan di atas, dokter akan melakukan beberapa evaluasi untuk memastikan diagnosis, di antaranya:
1. Pemeriksaan Fisik: Dokter akan menekan area perut Anda secara perlahan, terutama di perut kanan bawah (dikenal dengan Titik McBurney). Dokter juga akan melihat apakah ada kekakuan pada otot perut atau rasa nyeri yang muncul justru ketika tekanan pada perut dilepaskan secara tiba-tiba (nyeri lepas).
2. Tes Darah: Digunakan untuk melihat adanya peningkatan jumlah sel darah putih atau penanda peradangan (seperti CRP) yang menandakan tubuh sedang melawan infeksi.
3. Tes Urine: Bertujuan untuk memastikan bahwa nyeri yang Anda rasakan bukan disebabkan oleh infeksi saluran kemih atau batu ginjal.
4. Pemeriksaan Pencitraan: Untuk memastikan diagnosis secara visual, dokter sering kali menyarankan USG (sangat baik untuk anak-anak dan ibu hamil) atau CT scan (standar emas untuk orang dewasa yang sangat akurat melihat pembengkakan usus buntu).
Solusi Terbaik: Operasi Laparoskopi (Apendiktomi)
Pengobatan utama dan standar emas untuk mengatasi usus buntu adalah melalui operasi pengangkatan usus buntu yang disebut Apendiktomi.
Saat ini, metode bedah yang sangat direkomendasikan adalah Operasi Laparoskopi (Bedah Minimal Invasif). Berbeda dengan operasi bedah terbuka konvensional yang membutuhkan sayatan panjang, pada operasi laparoskopi, dokter bedah hanya perlu membuat 1 hingga 3 sayatan sangat kecil (sekitar 1-2 cm) di perut Anda. Melalui sayatan kecil ini, sebuah kamera mini dan alat bedah khusus dimasukkan untuk mengangkat usus buntu yang meradang.
Mengapa Anda harus memilih Laparoskopi?
• Pemulihan Lebih Cepat: Pasien biasanya bisa kembali beraktivitas normal jauh lebih cepat dibandingkan operasi terbuka.
• Nyeri Pasca-Operasi Lebih Ringan: Karena sayatan sangat minim, rasa sakit setelah operasi berkurang secara signifikan.
• Risiko Infeksi Menurun: Luka yang kecil menurunkan risiko infeksi pada luka operasi.
• Kosmetik Lebih Baik: Bekas luka sangat kecil dan nyaris tidak terlihat setelah sembuh.
Pasien dapat memilih terapi antibiotik sebagai pengobatan utama tanpa operasi (dikenal sebagai non-operative management) jika memenuhi kriteria dan evaluasi medis yang ketat. Syarat-syarat utama agar seorang pasien menjadi kandidat yang aman untuk terapi ini meliputi:
• Apendisitis Akut Tanpa Komplikasi: Peradangan usus buntu harus bersifat lokal. Melalui pemeriksaan pencitraan (seperti CT scan atau USG), dokter harus memastikan tidak ada tanda-tanda usus buntu berlubang (perforasi), pembentukan kantong nanah (abses), flegmon, atau kecurigaan adanya tumor.
• Tidak Ada Appendicolith (Batu Feses): Pasien tidak boleh memiliki appendicolith atau batu keras yang menyumbat usus buntu pada hasil pencitraan. Keberadaan batu feses ini sangat meningkatkan risiko kegagalan terapi antibiotik dan kemungkinan terjadinya komplikasi.
• Kondisi Hemodinamik Stabil: Pasien harus dalam keadaan stabil dan tidak menunjukkan gejala sepsis berat atau syok septik.
• Tidak Sedang Hamil: Wanita hamil merupakan kontraindikasi mutlak untuk terapi antibiotik saja, karena mereka harus segera menjalani operasi untuk mencegah risiko persalinan prematur atau kematian janin jika usus buntu sampai pecah.
• Berusia di Bawah 40 Tahun: Untuk pasien yang berusia 40 tahun ke atas, operasi pengangkatan lebih disarankan karena usia ini membawa risiko lebih tinggi terhadap adanya keganasan atau kanker usus buntu yang tersembunyi.
• Tidak Memiliki Kondisi Medis Penyerta Tertentu: Terapi antibiotik tidak disarankan bagi pasien yang memiliki sistem kekebalan tubuh yang lemah (imunosupresi), gagal hati yang dekompensasi, alergi parah terhadap antibiotik, atau memiliki riwayat penyakit radang usus kronis (inflammatory bowel disease seperti Crohn's disease atau kolitis ulserativa).
• Menerima Risiko Kekambuhan: Pasien harus setuju dan memahami bahwa meskipun terapi antibiotik bisa berhasil, terdapat risiko kekambuhan sekitar 37,8% hingga 40% di mana mereka pada akhirnya akan tetap membutuhkan operasi pengangkatan usus buntu di kemudian hari.
Risiko kekambuhan yang tinggi dan kebutuhan operasi di masa depan adalah konsekuensi utama jika terapi antibiotik gagal; tercatat sekitar 40% pasien yang awalnya ditangani dengan antibiotik pada akhirnya tetap membutuhkan operasi pengangkatan usus buntu (apendiktomi) dalam waktu satu tahun, dan angka kegagalan ini meningkat hingga 49% dalam waktu empat tahun. Risiko kegagalan pengobatan ini menjadi jauh lebih tinggi jika pasien memiliki batu feses pada usus buntu (appendicolith), di mana hampir separuh dari pasien dengan kondisi tersebut akan membutuhkan operasi dalam dua tahun pertama.
Selain masalah kekambuhan, terdapat beberapa risiko klinis lainnya jika terapi antibiotik gagal dan berujung pada operasi:
• Peningkatan risiko komplikasi spesifik (terutama jika ada batu usus buntu): Pasien dengan batu usus buntu yang hanya ditangani dengan antibiotik memiliki persentase komplikasi—seperti pembentukan kantung nanah (abses)—yang lebih tinggi, yakni 14%, dibandingkan dengan 3% pada mereka yang langsung dioperasi sejak awal. Pasien-pasien ini juga lebih sering membutuhkan tindakan drainase perkutan (pemasangan selang melalui kulit untuk mengeluarkan nanah).
• Risiko terlewatnya diagnosis tumor tersembunyi: Terapi antibiotik yang menggantikan tindakan pengangkatan usus buntu membawa risiko tidak terdeteksinya tumor atau kanker usus buntu pada stadium awal. Risiko ini sangat relevan bagi pasien yang berusia 40 tahun ke atas, karena insiden munculnya neoplasma (tumor/kanker) yang tidak disadari pada usus buntu bisa mencapai 3% hingga 17% pada kelompok usia tersebut.
• Perjalanan penyakit dan pemulihan yang lebih rumit: Jika kegagalan terapi antibiotik menyebabkan usus buntu berkembang menjadi kondisi yang lebih lanjut seperti abses yang parah, infeksi selaput rongga perut (peritonitis), atau infeksi darah (sepsis), pasien akan menghadapi masa pemulihan yang lebih lama, lebih kompleks, dan mungkin memerlukan operasi tambahan di luar pengangkatan usus buntu biasa.
Meskipun terdapat risiko di atas, literatur medis juga mencatat bahwa jika terapi antibiotik gagal dan operasi pada akhirnya perlu dilakukan, risiko terjadinya efek samping yang sangat serius atau kebutuhan untuk melakukan operasi saluran cerna yang jauh lebih ekstensif (seperti ileocecectomy) tetap jarang terjadi, dan angka kejadiannya serupa dengan pasien yang dari awal memilih untuk langsung dioperasi.
Jangan Tunda Kesembuhan Anda!
Penyakit usus buntu bukanlah kondisi yang bisa ditunggu atau diobati hanya dengan pereda nyeri. Semakin cepat ditangani, semakin kecil risiko terjadinya usus buntu pecah yang membahayakan nyawa.
Jika Anda atau orang terkasih mengalami gejala-gejala di atas, segera konsultasikan masalah Anda. Dapatkan penanganan medis yang aman, modern, dan nyaman melalui operasi laparoskopi.
________________________________________
Catatan: Informasi medis dalam artikel ini didasarkan pada standar literatur medis terkini dan tidak menggantikan konsultasi serta pemeriksaan langsung oleh dokter.